Hastalanmış ya da hasarlanmış bir beden parçasının sağlam olanıyla değiştirilmesi fikri ve bu düşünce çerçevesinde gerçekleştirilen deneysel girişimler çok eskilere dayanıyor. Ancak efsaneler ve mucizeler bir yana bırakılacak olursa, doku ve organ naklinin tarihçesi büyük ölçüde son 60 yılı kapsıyor.
Üçüncü yüzyılda Kilikya’da yaşayan ve hekimlik yapan Cosmas ve Damian adlı ikiz azizlerin, bacağı ülser bir hastaya henüz ölmüş siyahi bir Etiyopyalının bacağını naklettiği söylencesi, Jacobus de Voragine tarafından yazılan The Golden Legend (Altın Efsane) adlı bir Ortaçağ kitabında anlatılır. Bu hadise ünlü bir yağlıboya tabloda da resmedilmiştir.
16. yüzyılda Gaspare Tagliacozzi (1545-1599) çoğu kez bir savaş yarası nedeniyle burnunu kaybetmiş hastalara yine kendi kollarından kısmen kestiği deri parçası ile yama yapıyor; bu yama yeni yerine tutunana kadar 20 gün boyunca hastanın kolunu burnuna değecek şekilde bandajlarla sabitliyor ve yama tuttuktan sonra kolu ayırıyordu.

1668’de bir köpeğin kafatasından bir insanın kafatasını tamir için yapılan ilk kemik nakli Hollandalı Job van Meeneren tarafından gerçekleştirilmiş, kayıtlara girmişti.
18. yüzyılda tıbbın birçok dalıyla birlikte deneysel tıp ile de uğraşan İskoçyalı cerrah John Hunter (1728-1793) insandan insana diş nakletmeyi denedi.
19. yüzyılda İsviçreli cerrah Jacques-Louis Reverdin (1842-1929), ince tabakalı serbest deri dokusunun nakledildiği yerde yaşayabildiğini keşfetti ve bu tür otojen (hastanın kendi bedeninden alınan) serbest deri yamaları, yanıklarda ve derin yaralarda kullanılmaya başlandı.
1906 yılında, ilk kornea nakli Dr. Edward Zirm tarafından gerçekleştirildi.
20. yüzyılın ilk yarısında, nakledilen organın alıcı beden tarafından niçin reddedildiği sorusuna cevap aranıyordu. Dikkatler, bağışıklık sisteminin temel çalışma prensiplerini aydınlatmak üzerinde yoğunlaşmıştı.

Organ reddi sorunu
1912’de organ nakli tarihinde önemli bir aşama kaydedildi. Georg Schöne homogreftlerin (başka bir insandan yapılan özdeş yama) başarısız olduğunu, aynı kişiler arasında yapılan ikinci denemede ise red cevabının çok daha hızlı bir şekilde geliştiğini keşfetti. Burada bağışıklık sisteminin lenfosit adı verilen hücreleri ve bu hücrelerin hafızaları söz konusuydu. Bu keşif, nakil yapılan bedenin red cevabını engellemek için “immün süpresyon” yani bağışıklık sisteminin baskılanması fikrinin doğuşuna önayak oldu. O yıllarda deri homogreftlerinin bir işe yaramadığı, başarısızlığın kaçınılmaz olduğu sanılıyordu. Nakledilen doku beslenme sorunuyla karşılaşıyordu.
Alexis Carrel’in, kendisine 1912 Nobel Ödülü getirecek olan, kan damarlarını dikerek birleştirme tekniğini geliştirmesi ve bunun cerrahide kullanılması ise doku ve organ nakillerinin yolunu iyiden iyiye açtı.

Beyaz hastaya siyah bacak
Cosmas ve Damian, Erken Hıristiyanlık döneminde Kilikya’da yaşadığına ve hastalarını ücretsiz tedavi ettikleri için azizlik mertebesine ulaştıklarına inanılan iki hekimdir. Master of Los Balbases’in “Bir Zangoç’un Rüyası: Aziz Cosmas ve Aziz Damian Bacak Nakliyle Mucizevi Bir Tedavi Uyguluyor” isimli 1475 tarihli ortaçağ tablosunda, hekimlerin bir hastanın bacağı yerine yeni gömülmüş bir Afrikalıdan alınan bacağı naklettikleri görülüyor.
Öncü böbrek nakilleri
Bir canlıda teknik olarak başarılı ilk böbrek naklini, Macar kökenli bir cerrah olan Emerich Ullmann, Viyana’da 1902 yılında bir köpek üzerinde gerçekleştirdi.
1906’da Jaboulay tarafından gerçekleştirilen insan üzerindeki ilk iki böbrek naklinin birinde domuz, diğerinde ise keçi böbreği kullanılmıştı. Ernst Unger ise hayvanlar üzerinde 100’ün üzerinde deneysel nakil yaptıktan sonra, insan üzerindeki üçüncü ve dördüncü böbrek naklini 1909’da gerçekleştirdi; her ikisinde de böbrekleri maymundan almıştı. Bu erken dönem nakillerin hiçbirinde böbrek birkaç günden fazla çalışmadı ve hastalar kısa zamanda kaybedildiler. O tarihlerde başka bir seçenek yoktu; hemodiyalizin uygulanmaya başlamasına daha 38 yıl vardı.

Organ naklinin dönüm noktaları
II. Dünya Savaşı sırasında Hollanda’da Willem Kolff tarafından uygulanmaya başlayan hemodiyalizin kronik böbrek yetmezliğinde kullanımı ancak 1960’da mümkün olabildi. 1960’ların sonlarında dünyada sadece birkaç merkezde yapılabilen hemodiyaliz 1970’lerden itibaren yaygınlaştı.
Alexis Carrel’in hayvanlar üzerindeki deneysel çalışmalarının gösterdiğine göre, otogreft yani canlının kendi dokusunun kendisine naklinde kısmen başarılı olunsa da homogreft nakillerde sorun yaşanıyordu. Bulgular son derece cesaret kırıcıydı ve 1920’ler, hatta 1930’lar boyunca organ nakli konusunda belirgin bir ilerleme kaydedilmedi.
1933 yılında Ukraynalı Sovyet cerrah Yu Yu Voronay, 6 saat önce ölmüş bir donörden alınan böbrekle ilk kez insandan insana böbrek naklini gerçekleştirdi. 1933-1949 yılları arasında dört nakil daha yaptı ve bunların tümünde başarısız oldu. 1950’lere kadar sözkonusu operasyonlar Batı dünyasından gizli tutulmuştu.
1951’de Paris’te birbirinden ayrı iki ekip toplam dokuz böbrek nakli yaptı. Donörlerin çoğu giyotine giden suçlulardı. Hastalar günler içinde öldüler. Dokuzuncu vakada ise ilk defa donör canlı bir insandı. Bağışçı bir anneden çocuğuna aktarılan böbrek çalıştı çalışmasına ama, üç hafta sonra kötü haber geldi: Organ reddi ortaya çıkmış, çocuğun vücudu annesinin böbreğini bile kaul etmemişti.
Bağışıklığın gizemi
2. Dünya Savaşı sırasında Glasgow’daki yanık ünitesinde Peter Medawar, homogreftlerin başarısız olduğunu bir kez daha gözlemliyordu. Bu durum bağışıklık sisteminin bir cevabı olmalıydı. Medawar, Oxford’a döndükten sonra tavşanlar üzerinde deri homogrefti çalışmaları yaptı; niçin red geliştiğini araştırdı. İkiz hayvanlarda red olmuyordu. Sadece tek yumurta ikizi olarak bilinen ve genetik yapıları tamamen aynı olan idantik ikizlerde değil, birbirlerine ancak farklı zamanlarda doğmuş kardeşler kadar benzeyen fraternal ikizlerde de red gerçekleşmiyordu. Aynı zamanda aynı uterusta gelişen bu kardeşlerde birbirlerinin dokusuna karşı bir nevi tolerans gelişiyor olmalıydı ama nasıl? İkiz kardeşlerin kordon kanları anne karnında iken birbirine temas ediyor ve meydana gelen tolerans, yetişkinliklerinde de korunuyordu (chimerism). Böylece reddin sanıldığının aksine kaçınılmaz olmadığı bulunmuştu. Çalışmalarını sürdüren Medawar, deri greftinin nakledildiği bedende tetiklediği red cevabının bağışıklık sistemindeki mekanizmasını tanımladı. Bu keşif Peter Medawar’a 1960 Nobel Tıp Ödülü’nü getirecekti.
Organ nakli tarihinde o güne kadar gerçekleşen başarısız girişimler sonucunda oluşan deneyim birikimi, önemli bir gerçeği işaret ediyordu: Vericiden alınan organın alıcı bedenin bağışıklık sistemi tarafından yabancı bir varlık olarak algılanarak reddedilmesine engel olmak için bağışıklık sistemini baskılamak gerekiyordu. Bu amaçla ilk başvurulan yöntem, radyasyon oldu. 1950’lerde kardeşler arasında yapılan bir kemik iliği naklinde, tüm vücut ışınlamasıyla başarıya ulaşılmıştı. Bu yöntem böbrek naklinde de bir süre kullanıldı ama, arzu edilen başarı yakalanamadı.
Doku toleransının tanımlanmasından 14 ay sonra Joseph Murray ve ekibi, Ronald Herrick’ten aldıkları bir böbreği onun tek yumurta ikizi olan Richard’a Boston’daki Brigham Hastanesi’nde 23 Aralık 1954’te naklettiler. Bu tıp tarihinde önemli bir dönüm noktasıydı; bir bireyden diğerine ilk kez başarılı bir organ nakli gerçekleşmişti. Cerrah Murray’in köpekler üzerinde deneysel tecrübesi vardı. Böbrek yetmezliğinden ölmekte olan hastanın tek yumurta ikizi vardı ve böylece nakledilen böbreğin red cevabı olmayacaktı. Nakil yapılan hasta Richard 8 yıl daha yaşadı. Bu arada evlendi ve iki çocuk sahibi oldu.
1962’de yine aynı hastanede, hayatını kaybetmiş bir donörden alınan böbrek ilk kez bir hastaya yine Dr. Murray ve Dr. Hume tarafından nakledildi. Dr. Murray 1990 yılında Nobel Tıp Ödülü’nü, kemik iliği naklini ilk kez hayata geçiren Dr. Donnall Thomas ile paylaşacaktı.
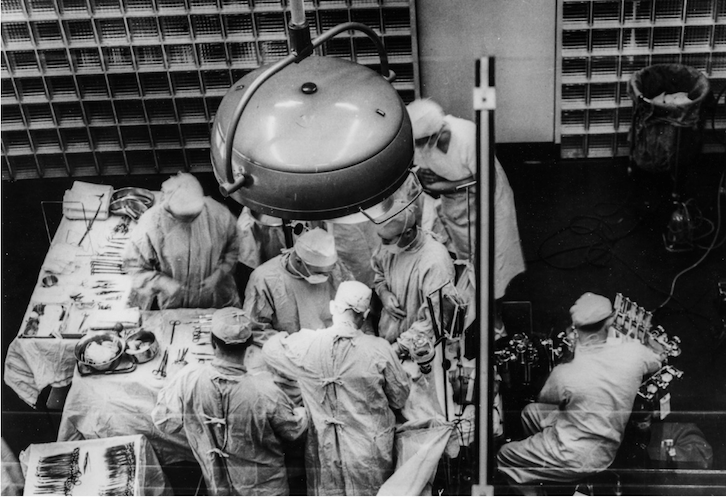
İlk karaciğer ve akciğer nakilleri
1963’te başarısız bir karaciğer nakli yapan Dr. Thomas Starzl, immün-süpresif (bağışıklık baskılayıcı) ilaçlarla çok daha başarılı sonuçlar almaya başlamıştı. Bağışıklığı baskılamak için önceleri imuran (azathioprine) ve steroid (kortizon) kullanılıyordu ama, bu konuda esas farkı yaratan 1983’te kullanıma giren siklosporin adlı ilaç oldu ve diğer organ nakillerinin de yolunu açtı. 1963’te ilk başarılı akciğer nakli Dr. James Hardy tarafından Mississippi’de gerçekleştirildi. 1966’da y ilk başarılı pankreas/böbrek nakli Dr. Richard Lillehei ve Dr. William Kelly tarafından Minnesota’da yapıldı. 1967’de ise ilk başarılı karaciğer nakli Dr. Thomas Starzl tarafından Colorado’da gerçekleştirildi. Dr. Donnall Thomas 1968’de ilk başarılı kemik iliği naklini literatüre kazandırıyordu.
Ölümün yeni tanımı
Organ nakli cerrahisi yaygınlaşıp geliştikçe, kendine özgü hukuki ve etik sorunları da beraberinde getirdi. Bunlardan en kritik olanı, ölümün tanımlanmasıydı. 1960’lı yıllarda teknoloji, beyin öldükten sonra bedenin suni destekle hayatta kalmasını sağlayabiliyordu. Dolayısıyla ölümü yeniden tanımlamak gerekti. 1968’de Harvard Tıp Okulu beyin ölümü komitesi, beyin fonksiyonlarının geri dönülmez biçimde yitirilmesini ölüm olarak tanımladı. Bu tanımlamanın organ bağışı bakımından kritik önemi vardı: Beyin ölümü tanımından önce ancak kalp atışları tümüyle durduktan sonra nakil organları alınabiliyordu; üstelik bunlar karaciğer ve böbreklerle sınırlıydı; oysa beyin ölümü tanımı kalp, pankreas, akciğerler ve ince bağırsaklar için de nakil imkanı sağladı.
Kalp, kalp kapağı, akciğer, pankreas, ince barsak, kornea gibi birçok organ ve dokunun yegane kaynağının kadavra olduğu gözönüne alındığında, beyin ölümü tanımının önemi daha net anlaşılabilir.
İlk kalp nakli
Bir insana ilk başarılı kalp nakli Güney Afrika Cape Town’daki Groote Schuur Hastanesi’nde, doktor Chiristiaan Barnard tarafından 3 Aralık 1967’de gerçekleştirildi. Kalp cerrahı Barnard, kronik kalp yetmezliğinden hayatını kaybetmek üzere olan 53 yaşındaki Lewis Washkansky’e, bir trafik kazasında can veren 25 yaşındaki Denise Darvall’ın kalbini nakletti. Bağışıklık sistemi ilaçlarla baskılanan Washkansky’nin vücudu yeni kalbi reddetmedi. Ancak verilen ilaçlar onu enfeksiyonlara karşı korumasız bırakmıştı. Yeni kalbiyle hiçbir sorun yaşamayan hasta, ameliyattan 18 gün sonra çift taraflı zatürreden kaybedildi. İlk başarılı kalp naklini izleyen 1968 yılında 100 kadar operasyon yapıldı ama, bu sayı izleyen senelerde hızla düştü. Zira hastaların pek azı hastaneden taburcu olacak kadar yaşayabiliyordu.
Organ reddine karşı kullanılan ilaçlar 1970’lerde daha başarılı sonuçlar vermeye başlayınca, nakiller daha güvenilir hale geldi. Dr. Barnard’ın 1970’lerin sonlarında kalp naklettiği hastalarından birçoğu yeni kalpleriyle beş yıldan uzun süreyle hayata tutundular. ABD’deki ilk başarılı kalp nakli ise Kaliforniya Palo Alto’da hayvanlar üzerinde deneysel kalp nakilleri yaparak bu alanda yetkinleşen kardiyotorasik cerrahi profesörü Norman Shumway tarafından gerçekleştirilmiş, 54 yaşındaki çelik işçisi Mikesperak ameliyatı izleyen 14 gün boyunca hayatta kalmıştı.

1980’lerde bağışıklık sistemini baskılayarak organın alıcı vücut tarafından reddini engelleyen siklosporin kullanılmaya başlanınca, kalp nakillerinin başarı oranları büyük ölçüde arttı, bu nakiller tüm dünyada yaygılaştı. 1989’da ilk başarılı ince barsak nakli Dr. Olivier Goulet tarafından Paris’te gerçekleştirildi. 10 yıl sonra ise ilk başarılı el nakli Dr. Earl Owen ve Dr. Jean-Michel Dubernard tarafından Lyon’da yapıldı. İlk başarılı kısmi yüz nakli Dr. Bernard Devauchelle ve Dr. Jean-Michel Dubernard tarafından Amiens-Fransa’da 2005’te; ilk başarılı tüm yüz nakli ise İspanya’da Vall d’Hebron Hastanesi’nde 2010’da uygulandı.
Türkiye’de ilk organ nakilleri
Akif Taykurt, Siyami Ersek ve Mehmet Haberal: Yolu açan usta cerrahlar
60’lı ve 70’li yıllarda ülkemizde ilk kalp ve böbrek nakillerini gerçekleştiren doktorların izinden giden cerrahlar önemli başarılara neşter attı. 2017’de tüm Türkiye’de 42’si akciğer, 3.342’si böbrek, ikisi ince bağırsak, 76’sı kalp, 1.446’sı karaciğer olmak üzere toplam 4.908 organ nakli ameliyatı gerçekleştirildi.
Türkiye’de ilk organ nakli 22 Kasım 1968’de Ankara Yüksek İhtisas Hastanesi’nde Dr. Kemal Beyazıt tarafından yapılan kalp transplantasyonuyla gerçekleştirilmiş, fakat hasta ancak 18 saat yaşayabilmişti. 1967’de Güney Afrika’ya giderek Christiaan Bernard’ın yaptığı ilk kalp nakli hakkında incelemelerde bulunan Dr. Siyami Ersek (1920-1993), bunun hemen ardından İstanbul’da 27 Kasım 1968’de bir kalp nakli daha gerçekleştirmiş, ancak bu hasta da sadece birkaç gün hayatta kalabilmişti. 1963’te ülkemizde ilk açık kalp ameliyatını, aynı yıl ilk yapay kalp kapakçığı operasyonunu başarıyla uygulayan ve Avrupa’da aynı ameliyatta üç kalp kapakçığı değişimini yapmayı başaran öncü cerrahlardan Dr. Siyami Ersek; organ reddi nedeniyle çoğunlukla ölümle sonuçlanan, verici bulmaktaki güçlükler, yasal ve toplumsal sorunlar yüzünden dünyada da hızı kesilen kalp nakli ameliyatlarına devam etmedi. Ancak, kalp nakilleri bu öncü cerrahın yanında yetişen öğrenciler tarafından sonraki yıllarda başarıyla gerçekleştirilmeye başlandı.

İlk başarılı nakiller
1970’te Hacettepe Üniversitesi’nde genel cerrahi ihtisası yapmakta olan Dr. Mehmet Haberal köpekler üzerinde deneysel çalışmalara başlamıştı. Dr. Haberal, 3 Kasım 1975’de Türkiye’deki ilk başarılı organ nakline imza atmayı başardı. Ankara’daki Hacettepe Üniversitesi’nde anne Mürüvet Çalışkan’dan alınan böbreğin 14 yaşındaki oğlu Bahtiyar’a, Prof. Dr. Mehmet Haberal ve ekibi tarafından nakledilmesi, binlerce kronik organ hastasının yaşamında ve Türk tıp tarihinde dönüm noktası olacaktı. Bahtiyar, yıllardır diyalize bağlı olarak yaşıyordu. Hacettepe Hastanesi’nde tedavi gördüğü sırada Prof. Dr. Haberal ve ekibinin yaklaşık 6 saat süren operasyonuyla böbrek Bahtiyar’a başarıyla nakledildi.

Türkiye’de doku ve organ nakli çalışmalarının miladı olarak kabul edilen olay, ülkemizde büyük bir “tıp başarısı” olarak tarihe geçti. Ameliyat sonrasında eskisinden daha sağlıklı ve mutlu bir hayata “merhaba” diyen Bahtiyar, beş yıl sonra yine böbrek yetmezliği yüzünden hayata veda etti.
Çalışmalarını sürdüren Dr. Mehmet Haberal, yine Hacettepe’de, 10 Ekim 1978’de, Türkiye’de organ bağışı mevzuatı henüz bulunmadığından Eurotransplant’tan temin edilen organla, ülkemizde kadavradan ilk böbrek naklini de gerçekleştirdi. Dr. Haberal ve ekibi, 8 Aralık 1988 tarihinde ise Türkiye’nin ilk karaciğer nakli ameliyatını, Türkiye Organ Nakli ve Yanık Tedavi Vakfı Hastanesi’nde yaptı.
1990’da Dr. Haberal başkanlığında Türkiye Organ Nakli Derneği kuruldu. Bu dernek kongreler, panel ve sempozyumlarla bilimsel faaliyetlere katılmasının yanında, halk eğitimi amaçlı televizyon ve radyo programlarının hazırlanmasına ön ayak oldu, organ nakli kampanyaları yapılmasını sağladı. 1988’de dünyada canlı donörden kısmi karaciğer nakli uygulamaları başladı ve Türkiye’de de ilk kez Mart 1990’da annesinin karaciğerinin bir kısmı bir çocuk hastaya Dr. Haberal ve ekibi tarafından nakledildi.
Yasal ve etik çerçeve
3 Haziran 1979’de Türkiye’de ilk organ bağışı yasası çıktı. 2238 sayılı Türkiye Organ Nakli Kanunu; organ ve doku bağışı, bunların saklanması, aşılanması ve nakli konularını düzenliyordu. Yasanın çıkmasından kısa bir süre sonra 27 Temmuz 1979’da yine Dr. Mehmet Haberal ülkemizde ilk kez yerli kaynaklı kadavradan böbrek naklini Hacettepe’de gerçekleştirdi. Diyanet İşleri Yüksek Kurulu 6 Mart 1980 tarihli ve 396 sayılı kararında organ naklinin İslâmi kurallara uygun olduğuna hükmetti. 4 Eylül 1980’de Türkiye Organ Nakli ve Yanık Tedavi Vakfı kuruldu. 21 Ocak 1982 tarihli, 2594 sayılı organ nakli ve bağışı hakkındaki kanun ise “doğal afetlerden veya bir trafik kazasından sonra ölen kişinin yakınları bulunamazsa, bu kişinin organları onay almaya gerek olmadan bağışlanabilecektir” şeklinde değiştirildi. Bugün organ nakilleri bu kanun uyarınca yapılmaktadır.
Türkiye’nin değişik illerinde organ nakli merkezleri kuruldu ancak tüm dünyada olduğu gibi organ bekleyen hasta sayısı çok, bu hastalara nakledilebilen organ sayısı yetersiz. Karaciğer hastaları için hemodiyaliz gibi alternatif bir tedavi şansı da bulunmamaktadır. 1994’de Organ Nakli Kuruluşları Koordinasyon Derneği (ONKKD) kuruldu. Böbrek, karaciğer, kalp, immünoloji danışma kurulları kurarak organ temin ve dağıtımındaki esaslarını belirledi. 2000 yılında Sağlık Bakanlığı tarafından Ulusal Organ ve Doku Nakli Koordinasyon Sistemi başlatıldı. Bu sistemin amacı, ülke genelinde organ ve doku nakli hizmetleri alanında çalışan kurum ve kuruluşlar arasında gerekli koordinasyonu sağlamak, kısıtlı imkanlarla temin edilebilen bağış organ ve dokuları, bilimsel kurallara ve tıbbi etik anlayışına uygun olarak, adaletli bir dağıtımla, en uygun hastalara, en kısa süre içerisinde naklini sağlamaktı.
Türkiye’de bugün böbrek nakli yapılan merkez sayısı 28’e, karaciğer nakli yapılan merkez sayısı ise 16’ya erişmiştir. Sağlık Bakanlığı verilerine göre 2017’de tüm Türkiye’de 42’si akciğer, 3.342’si böbrek, ikisi ince bağırsak, 76’sı kalp, 1.446’sı karaciğer olmak üzere toplam 4.908 organ nakli ameliyatı gerçekleştirildi. Ayrıca günümüzde Türkiye’de organ nakillerinin yanısıra; kalp kapağı, kornea, kemik, kemik iliği ve tendon gibi doku nakilleri de başarıyla yapılmaktadır (Son yıllarda ülkemizde gerçekleştirilen, kimileri etik tartışmalarla kimileriyse ulaştıkları başarılı sonuçlarla gündeme gelen kol-bacak gibi ekstremite nakilleri ile kısmi ya da tam yüz nakillerine ayrı bir yazı konusu olabilecek geniş kapsamları nedeniyle bu yazıda yer verilmemiştir).



